Die CAR-T-Zelltherapie ist eine grundlegend neue Methode zur Bekämpfung von Krebszellen. Bei dieser therapeutischen Technik werden einzelne T-Zellen – T-Lymphozyten – eingesetzt, radikale und leistungsfähige zelluläre Strukturen, die Organismen „verteidigen“. Die Zellen sind genetisch darauf programmiert, Krebszellen und Teile des Krebses selbst zu erkennen und zu zerstören.
Die T-Lymphozyten werden in Labors umprogrammiert und in ihrer Struktur verändert, nachdem sie aus dem Blut von Patienten entnommen worden sind. Bei der Modifizierung werden Veränderungen an den genetischen Zellstrukturen vorgenommen, die notwendig sind, damit diese Strukturen in der Lage sind, mit Hilfe einer eigenen Gruppe von Antigen-Proteinen krebserregende Formationen aufzuspüren. Die Struktur der T-Lymphozyten wird künstlich verändert, indem ein im Labor erzeugtes Virus eingeführt wird.
Die Anzahl der veränderten T-Lymphozyten wird erhöht, indem der Prozess der Zellteilung künstlich katalysiert wird. Anschließend wird den Menschen ein Medikament verabreicht, das diese Zellen enthält – das Verfahren hat Ähnlichkeit mit einer Bluttransfusion. Die umprogrammierten Zellstrukturen greifen gezielt krebsartige Strukturen an und zerstören sie vollständig, ohne jedoch gesunde Strukturen zu schädigen.
Wie genau funktioniert die CAR-T-Zellen-Therapie? Welche Rolle spielen die Lymphozyten bei der Krebsbekämpfung?
T-Zellen – wichtige Bestandteile des IS. Sie sind Leukozyten, bei denen Proteine auf der Oberfläche liegen und als Rezeptoren wirken. Sie bewegen sich mit dem Blutstrom und untersuchen, ob sich Viren oder Bakterien im Körper befinden. Diese Fremdkörper haben ebenfalls Antigen-Proteine.
Immunrezeptoren und Antigene sind miteinander verknüpft, so dass die T-Zelle die fremden Zellen vernichtet. Krebsstrukturen haben ebenfalls Antigene, aber T-Zellen haften selten an ihnen, weil sie oft nicht die richtigen Rezeptoren haben.
Die Zelltherapie kann krebserregende Gebilde aufspüren. Sie ist eine Art gen- und zelltherapeutisches Mittel. Fachleute verbinden CARs mit menschlichen T-Zellen. Die Rezeptoren ermöglichen es den T-Zellen, sich zu verbinden und die Zellstruktur des Krebses zu treffen. Verschiedene Krebszellen haben unterschiedliche Antigene, daher ist es wichtig, das klinische Programm speziell für den jeweiligen Fall auszuwählen.
Hilft das immer?
Der Therapieerfolg hängt von der Art des Karzinoms ab. Bis zu 90 % der Patienten mit Leukämie können mit CAR-T geheilt werden. Allerdings gilt diese Therapie noch als neu, so dass CAR-T noch nicht alle Vor- und Nachteile gezeigt hat.
Welche krebserregenden Krankheiten werden mit CAR-T-Therapien behandelt?
Ärzte entscheiden sich für CAR-T, wenn die übliche Chemotherapie nicht den gewünschten Erfolg bringt oder wenn es zu einem Rückfall kommt.
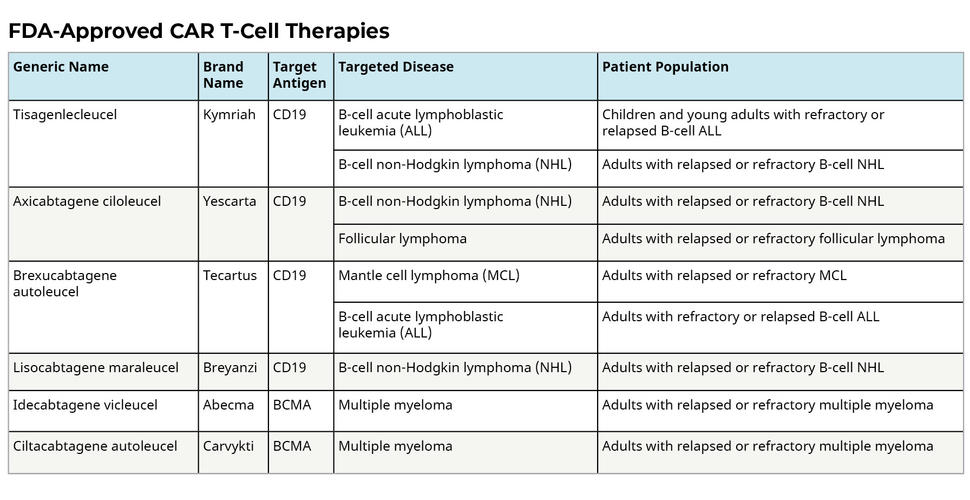
Die FDA hat 4 Medikamente für die Behandlung mit CAR-T in Amerika ausgewählt. Die Ärzte dürfen sie nur einsetzen, um bestimmte Blutkrankheiten zu beseitigen.
- Breyanzi – für Rückfälle von B-Zell-Lymphomen.
- Tecartus ist für Menschen mit Rückfällen von Mantellymphomen.
- Kymriah ist für die Altersgruppe unter 25 Jahren mit Leukämie, Menschen mit Rückfällen von Lymphomen, etc.
- Yescarta – für Rückfälle von B-Zell-Lymphomen.
Es gibt also über 600 laufende CAR-T-Laboruntersuchungen. Die Erfolgsrate der CAR-T-Zell-Therapie zeigt nun eine Wirksamkeit von 86-94 % bei der Beseitigung verschiedener Krebsarten.
Wie ist der Prozess
Amerikanische Onkologen haben bestätigt, dass eine solche Behandlung monatelang dauern kann und aus mehreren Phasen besteht.
Entnahme von T-Zellen
Spezialisten entnehmen die Zellen über eine intravenöse Leitung. Anschließend werden die Leukozyten entnommen, und das Gerät gibt den Rest des Blutes mit Hilfe eines zweiten Tropfers zurück. In der Spenderpraxis wird das Material gesammelt. Dieser Vorgang dauert etwa 2-3 Stunden. Wenn je nach Indikation ein spezieller Katheter angezeigt ist, muss dieser einige Tage vor dem Zaun gelegt werden.
CAR-T-Zellen, die

Die T-Zellen werden vom Rest abgetrennt und in Labors untersucht. Dort wird CAR zu den Zellen hinzugefügt, aus denen die CAR-T-Zellen gewonnen wurden. Dann wird auf die Anzahl der Zellen gewartet, die zur Bekämpfung des Krebses benötigt werden.
Nachdem die Leukozyten entnommen wurden, werden die T-Zellen isoliert, in Labors geschickt und durch Einfügen spezieller chimärer Antigen-Rezeptor-Gene verändert. So erhält man fertige CAR-T-Strukturen. Anschließend werden diese Zellen gezüchtet und vermehrt. Es kann mehrere Wochen dauern, bis mehr CAR-T-Zellen hergestellt sind.
CAR-T-Zell-Infusion
Neue CAR-T-Körper werden über einen weiteren intravenösen Zugang eingeführt. Die Ärzte können zunächst eine Chemotherapie empfehlen: IS – Vorbereitung auf die Einführung von CAR-T-Zellen.
Wenn Sie dieses Verfahren in einem Krankenhaus durchführen lassen, werden Sie in eine klinische Einrichtung eingewiesen. Dies geschieht häufig am Tag der Infusion. Das Verfahren wird direkt auf der Station des Krankenhauses durchgeführt. Die ambulante CAR-T-Zellen-Infusion wird in der Abteilung für Zell-Immuntherapie durchgeführt.
Aufbau und Funktionsweise von CAR-T
- Alle T-Zellen beginnen im roten Knochenmark und wandern dann in den Thymus, der geeignete Bedingungen für die anschließende Differenzierung schafft. Die Stadien der Thymozytendifferenzierung sind wie folgt:
- In der ersten Phase produzieren sie keine Co-Rezeptoren, danach werden bereits 2 Rezeptoren produziert.
- Infolgedessen gelangt nur der Korezeptor an die Oberfläche.
- Es entstehen T-Zellen, die erfolgreich selektiert werden, aber keinen Kontakt mit Antigenen haben.
- Wenn Antigene erkannt werden, beginnen die T-Zellen zu arbeiten.
Vorbereitung
Bei der ersten Konsultation findet ein Treffen mit dem behandelnden Arzt und anderen Spezialisten statt. Der Arzt wird Sie untersuchen und den richtigen Therapieplan aufstellen, wobei er die am besten geeignete Option mit den Kollegen abstimmt.
Als Nächstes müssen Sie das Büro des Blutspendedienstes aufsuchen. Dort wird geprüft, ob der Durchmesser der Venen mit der Entnahme von T-Zellen übereinstimmt. Wenn die Venen nicht übereinstimmen, wird ein intravenöser Leukapheresekatheter verwendet.
Der nächste Schritt ist die Vorbereitung auf die Therapie. Nach bestandener Erstberatung folgt der praktische Teil:
- klären Sie so viel wie möglich über diese Art der Behandlung auf. Dies wird Ihre Kenntnisse über das Verfahren verbessern;
- Suchen Sie sich einen Freund oder Verwandten, den Sie betreuen, und bitten Sie ihn, das Handbuch zu lesen;
- vor der Therapie prüfen. Im Labor werden verschiedene Tests durchgeführt. Der Arzt wird klären, welche Verfahren erforderlich sind und den Zeitpunkt der Aufnahme festlegen;
- Bei besonderen Anforderungen an die tägliche Ernährung ist ein Gespräch mit dem Ernährungsberater der Klinik zu führen.
Mögliche Nebenwirkungen der CAR-T-Zell-Therapie
Zunächst sind die Ergebnisse der neuen Technik wirklich erfreulich. Die CAR-T-Zellen-Methode wirkt bei 80-90 % der Patienten mit lymphatischer Leukämie und bestimmten Arten von Lymphomen hervorragend. Darüber hinaus handelt es sich um die hartnäckigsten Patienten, bei denen andere Therapiemethoden keine Ergebnisse bringen. Und bei etwa 50 % verschwindet die Krankheit den aktuellen Indikatoren zufolge vollständig.
Die Patienten müssen nach der Therapie eine Zeit lang in der Klinik bleiben. Negative Auswirkungen können innerhalb von 3 Wochen auftreten. Außerdem besteht in einem Monat nach der Infusion die Gefahr einer Infektion.
Bei welchen Karzinomen hilft die CAR-T-Zell-Methode?
Diese Methodik ist nun von der FDA bestätigt:
- Bestimmte aggressive und rezidivierende oder refraktäre Non-Hodgkin-Lymphome;
- Refraktäre oder rezidivierende follikuläre Lymphome;
- CAR-T-Zell-Therapie bei multiplen Myelomen;
- Lymphoblastische Leukämie.
Darüber hinaus haben Wissenschaftler zahlreiche Laborstudien zu dieser Methode bei anderen Blutkrebserkrankungen und festen Gebilden durchgeführt.
Accepted CAR T-cell therapies

Diese Formen sind in Amerika von der FDA bestätigt und werden zur Beseitigung bestimmter Lymphome und Leukämien sowie des multiplen Myeloms eingesetzt. Die Behandlung mit CAR-T-Zellen wird häufig eingesetzt, wenn andere Methoden versagt haben. Beispiele für CAR-T-Zellen, die jetzt akzeptiert werden, sind einige der folgenden.
- Tizagenlekleusel.
- Axicabtagene ciloleucel.
- Brexucabtagene autoleucel.
- Lisocabtagene maraleucel.
- Idecabtagene vicleucel.
- Ciltacabtagene autoleucel.
Andere CAR-T-Zell-Therapien (und ähnliche) werden derzeit in Labors mit dem Ziel untersucht, Heilmittel für andere Krebsarten zu entwickeln.